Identificar, tratar a tiempo y prevenir el pie de atleta
El pie de atleta es una de las micosis cutáneas más frecuentes en Europa. Los pies son particularmente sensibles a hongos patógenos invasivos cuando se camina descalzo en piscinas, saunas y duchas públicas. La información sobre vías de transmisión, factores de riesgo y síntomas de la infección ayuda a identificar el pie de atleta, tratarlo a tiempo y prevenir el contagio.
Factores de riesgo conocidos que favorecen el pie de atleta
La piel sana, mediante su estructura multicapa y la colonización microbiológica saludable de la flora dérmica, es una barrera protectora frente a las infecciones de hongos patógenos. No todo contacto con dermatofitos causa necesariamente pie de atleta. Solo cuando los mecanismos naturales de defensa de la piel están debilitados, los hongos y bacterias no deseados tienen vía libre, se pueden propagar más y causar infecciones. Entre los factores de riesgo que afectan negativamente a la función de protección de la piel y pueden favorecer la propagación de gérmenes nocivos están enfermedades de base como:
- Diabetes mellitus.
- Trastornos circulatorios.
- Neuropatía periférica.
- Deformidades de los pies.
- Operaciones o trasplantes de órganos.
- Sistema inmunológico deprimido.
- Sudoración excesiva de los pies.
Asimismo, parece que existe una predisposición familiar que aumenta el riesgo de padecer pie de atleta. Las personas de edad avanzada2 con un sistema inmunitario debilitado son más propensas al pie de atleta que las personas jóvenes, y los hombres más que las mujeres. Los efectos externos como traumas y heridas en la piel de la zona de los pies pueden dejar vía libre a hongos patógenos. También aumentan el riesgo de padecer una infección por hongos:
- Llevar zapatos estrechos que no transpiran en el trabajo o para practicar deporte.
- Los lugares húmedos y cálidos, que son el hábitat preferido de los hongos.
Signos y síntomas del pie de atleta
Los hongos patógenos proliferan preferentemente en entornos húmedos, cálidos y oscuros. Encuentran las condiciones de vida ideales en baños, duchas y saunas públicas o en la moqueta de las habitaciones de hotel, porque en estos lugares muchas personas caminan descalzas, y el riesgo de contagiarse con hongos es aquí especialmente alto. Los hongos son auténticos artistas de la supervivencia y necesitan muy poco para conseguirlo. Su forma latente, las esporas, pueden soportar largos periodos de sequedad extrema y oscilaciones de temperatura de entre -20°C y +80°C. El contagio posterior se realiza a través de objetos infectados. Cuando la higiene es insuficiente, los zapatos, los calcetines y los suelos en los que se fijan las esporas son fuentes potenciales de infección y transmiten los patógenos de unas personas a otras. Cuando el hongo, en su forma de espora, se asienta en la piel, pasa a su forma filamentosa, causante de la infección. Los hongos patógenos se asientan primero en los espacios interdigitales, oscuros y a veces húmedos por el sudor de los pies, donde encuentran el entorno ideal y empiezan a multiplicarse. Si se tarda en tomar medidas, la infección puede extenderse a las plantas y los laterales de los pies. Si no se trata, el pie de atleta puede extenderse desde los pies a las uñas de los dedos de los pies y a otras partes del cuerpo como los dedos de las manos o las ingles. Los síntomas típicos que apuntan tempranamente a la aparición de la enfermedad son por tanto una señal inequívoca de que hay que combatir el hongo con medicamentos adecuados, los antifúngicos.
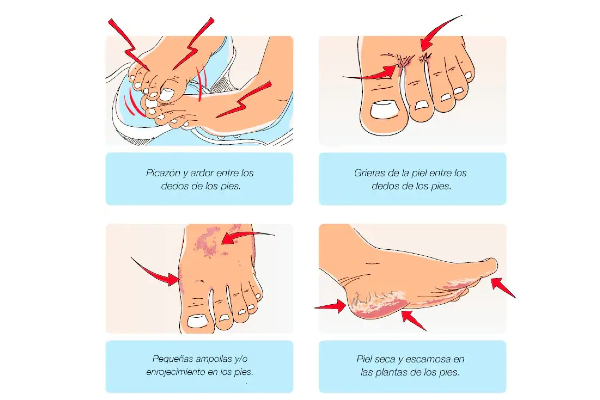
Síntomas típicos que permiten identificar fácilmente el pie de atleta
Los síntomas principales del pie de atleta, que suelen iniciarse entre los dedos de los pies son:
- Picor como uno de los primeros indicios de la enfermedad.
- Enrojecimiento y descamación de las zonas de la piel afectadas.
- Escozor e incluso dolor provocado por las grietas de la piel.
- Ampollas que aparecen en especial en los bordes laterales de los dedos y en el borde del pie.
Se distinguen tres formas diferentes de pie de atleta:
- La forma interdigital comienza normalmente entre el cuarto y el quinto dedo. Los síntomas van de un enrojecimiento y descamación ligeros a capas de piel blancas, hinchadas y gruesas y grietas profundas y dolorosas (fisuras). Las heridas de la piel pueden producir picor. Otro síntoma típico son pequeñas ampollas a los lados de los dedos. En muchos casos la tinea interdigital permanece mucho tiempo sin identificar ni tratar. Si se asientan además bacterias en la zona dañada de la piel, se produce una sobreinfección bacteriana que puede causar un olor desagradable.
- La forma escamosa hiperqueratósica se conoce también como pie de atleta tipo mocasín. Comienza en la planta del pie y se extiende progresivamente por los bordes del pie hasta llegar al empeine. Los primeros síntomas son una fina descamación seca y una piel moderada o fuertemente inflamada. Luego se forman callosidades gruesas y aparecen grietas dolorosas, sobre todo en el talón. Las personas diabéticas corren un gran riesgo de padecer una tinea tipo mocasín, pero tienden a confundir los síntomas con piel seca.
- La forma vesicular dishidrótica produce pequeñas ampollas que se agrupan en el arco plantar y en los bordes del pie. Debido a la gruesa capa córnea de la planta del pie, las ampollas no revientan inmediatamente, sino que se secan. Los síntomas característicos de la infección son sensación de tirantez y picor.
En el pie de atleta tipo mocasín y forma vesicular dishidrótica, se debe acudir al médico.
En el pie de atleta suelen estar implicados varios tipos de patógenos. A medida que la enfermedad avanza, puede cambiar la composición de gérmenes nocivos.
Identificar y tratar los distintos tipos de gérmenes que intervienen en el pie de atleta
El curso de la enfermedad comienza con una infección por dermatofitos. Si la enfermedad avanza sin ser tratada, el número de dermatofitos disminuye y aparecen otros gérmenes como levaduras, mohos y bacterias que participan en el desarrollo de la enfermedad. La colonización bacteriana produce finalmente una sobreinfección, que provoca un fuerte mal olor y hace que aumenten la inflamación y el dolor.
Por ello es importante tratar la patología al inicio de la infección, Canespie® Bifonazol antifúngico de amplio espectro actúa de forma eficaz en el tratamiento del pie de atleta interdigital. En la farmacia se pueden adquirir sin receta antimicóticos apropiados para el tratamiento tópico del pie de atleta. Consulta al farmacéutico cómo aplicarlo y la duración del tratamiento. Cuanto antes te pongas en marcha y más exactamente sigas las recomendaciones del tratamiento, con mayor rapidez remitirán las molestias.
1Referencia: Ilkit M, Durdu M. Tinea pedis: the etiology and global epidemiology of a common fungal infection. Crit Rev Microbiol. 2015;41(3):374-88.
2 Referencia: M Ilkit Tinea pedis: The etiology and epidemiology of a common fungal infection. Crit. Rev Microbiol 2014:1-15. Apartado: The prevalence of tinea pedis increases with age and it is more frequent in adults aged 31–60 years, followed by adults aged 460 years (Drakensjo¨ & Chyrssanthou, 2011; Szepietowski et al., 2006). The risk of tinea pedis has been shown to be higher in men than in women.



